Introducción
La Degeneración Macular Asociada a la Edad (DMAE) es la principal causa de ceguera en personas de una edad superior a los 50 años en los países desarrollados, afectando a más de 30 millones de personas en el mundo. Se caracteriza por la pérdida de visión central debido al deterioro gradual de la mácula – la parte del ojo que nos permite ver detalles finos y donde reside la nitidez de la visión central. La DMAE hace que las actividades diarias vitales, tales como la lectura, la conducción, reconocer caras, ver la televisión, y subir y bajar escaleras sean difíciles.
La DMAE no provoca dolor y su progresión varia, avanzando lenta o rápidamente, en un ojo o en ambos. Cuando la DMAE se desarrolla con un deterioro muy gradual, el cerebro puede inicialmente compensarlo, y sus síntomas pueden no ser notados fácilmente. Cuando la enfermedad avanza rápidamente, puede producir una apreciable y rápida pérdida de visión. Independientemente de cómo de rápido progrese la enfermedad, si se deja sin tratar, la DMAE avanzada puede conducir a una pérdida de visión permanente. La DMAE tiene dos formas: La húmeda y la seca.
Early AMD
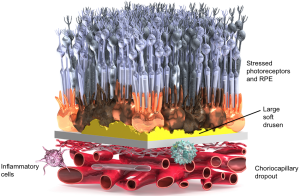
Early and intermediate AMD are the most common forms of AMD, accounting for approximately 90% of all cases. Early AMD and intermediate AMD are both considered “dry” forms of the disease. Early AMD is generally very mild and asymptomatic. Eye care professionals characterize early AMD by the presence, size and amount of drusen found in the eye.
Drusen are yellow deposits in the back of the eye that can build up and affect vision. People in their 30s and 40s can have drusen, but the presence of drusen alone does not indicate early AMD. You must be over the age of 50 for an eye care professional to diagnose you with early AMD.
Intermediate AMD
Intermediate AMD is more advanced than the early form of AMD and it is characterized by larger drusen, many drusen, or pigmentary changes in the macula.
Many people with intermediate AMD have no symptoms at all. One of the first things you may notice is a problem adjusting from light to dark environments. For example, you may notice you have trouble reading a menu when you go into a dimly lit restaurant, or you may notice problems when you are driving and enter a dark tunnel. This is called “prolonged photo stress recovery” or “delayed dark adaptation.” You may also experience difficulty reading and sensitivity to bright light. These symptoms are not normal signs of aging and you should talk to your doctor about any changes in vision right away. There are currently no treatments for the early and intermediate forms of AMD. You are only eligible for treatment if your AMD progresses to the advanced, “wet” form of AMD (also called exudative or neovascular AMD).
Daily monitoring of intermediate AMD is important to detect the visual changes that may occur when advanced AMD develops. You can track the progression of intermediate AMD at home by using an Amsler Grid (available for download here). You can track changes in your vision by noting whether the straight lines become wavy or distorted by looking at this grid daily. If you notice changes in the lines, talk to your doctor right away. There are also new at home-monitoring devices that facilitate the early detection of macular changes in intermediate AMD. ForeseeHome is a non-invasive monitoring device that can be used at home daily (learn more click here). If you have intermediate AMD, talk to your doctor about the AREDS or AREDS2 vitamin formulas.
These vitamin formulas are a combination of antioxidants and zinc, and have been shown to effectively reduce the risk of the progression of intermediate AMD to the more advanced forms. AREDS vitamins were shown to reduce the relative risk of advanced AMD by 25 percent in studies of those with intermediate AMD. This large-scale study was conducted by the National Eye Institute (a part of the National Institutes of Health). The AREDS or AREDS2 vitamin formulas are available over-the-counter at the pharmacy or for purchase online.
Advanced AMD (Also Known as Exudative, Neovascular or Wet AMD)
Once AMD progresses from an early or intermediate case it is considered advanced AMD. Advanced AMD is split into two categories: atrophic AMD (also known as geographic atrophy) and exudative AMD (also known as neovascular or commonly ‘wet’ AMD). Exudative AMD or geographic atrophy can result in significant loss of visual function over time. Exudative AMD often causes scarring of the macula and retina, producing rapid and permanent loss of central vision in as little as three months if not treated promptly.
People living with advanced AMD can have many visual problems that profoundly affect their quality of life. Daily activities like dialing the telephone, reading, driving, preparing food, and doing laundry can be very difficult or impossible due to vision loss. It can also be difficult to read and recognize faces. Talk to your doctor about how AMD is impacting your life and whether they can refer you to support services in your community that can help.
Exudative AMD is the most serious and severe form of AMD. All people who develop exudative AMD once had intermediate AMD, but only 10 to 15% of people with intermediate AMD will progress to the exudative form. Exudative AMD is characterized by the growth and leaking of abnormal blood vessels under the macula. Exudative AMD can rapidly damage the macula and quickly cause a loss of central vision. Routine eye examinations are very important for patients at a higher risk of developing exudative AMD.
In exudative AMD, blood vessels grow abnormally beneath the macula, through a process called angiogenesis. These abnormal vessels leak fluid and blood, which may cause a blister-like pocket to form beneath the macula. These blisters distort vision in the affected eye, making straight lines appear wavy. The patient may see a dark spot or spots in the center of their vision due to blood or fluid collecting under the macula. You can monitor changes in vision at home using the Amsler Grid (downloadable here) and other at-home monitoring tools.
If exudative AMD is left untreated, bleeding in the eye can cause scar tissue to form, leading to irreversible vision loss. The good news is that there are several effective treatment options, known as anti-VEGF therapies, for exudative AMD. Anti-VEGF treatments can stabilize or, in some cases, reverse vision loss if used before scar tissue forms.
Anti-VEGF treatments are administered as injections in the eye by a trained retina specialist. These injections can be slightly uncomfortable, but you can talk with your doctor about minimizing discomfort during the procedure. Most people notice that injections help them maintain the vision they have, and in some cases, the vision can even improve. If the first anti-VEGF treatment you try isn’t working, you still have options. Talk to your doctor about trying another anti-VEGF therapy that could be better for you.
A diagnosis of wet AMD meant certain vision loss before anti-VEGF treatments became available in 2006. Now people are able to prevent vision loss, especially when treated early.
Once you are receiving anti-VEGF treatment, it’s important to stay on the treatment schedule recommended by your doctor.
Eye care professionals once thought intermediate AMD (dry) went away once it progressed to exudative AMD (wet), but the advent of anti-VEGF treatments have shown that dry AMD remains even after someone is diagnosed with exudative AMD. This may explain why AMD cannot be completely reversed even with effective anti-VEGF treatments.
Atrophic AMD or Geographic Atrophy
Atrophic AMD or geographic atrophy (GA) is the most advanced form of dry AMD. GA is a leading cause of visual impairment among elderly people. GA affects 5 million people worldwide, including 22% of people over 90 years old. While there are no approved treatments currently available, recent advances in our understanding of AMD mechanisms and risk factors provide a host of potential targets for drug development. GA progression causes a gradual loss of visual function in patients. Symptoms include the presence of scotomas (large dark or blind spots in the visual field), difficulty recognizing faces, decreased reading speed, problems adjusting to dark rooms, impaired contrast sensitivity, and difficulty driving at night.
Treatments
There was no treatment available for people diagnosed with AMD up until 2006.
Today, neovascular AMD (also known as exudative or wet AMD) is treatable with groundbreaking medicines called anti-VEGF therapies. These include ranibizumab (Lucentis®) and aflibercept (Eyelea®). A third treatment called bevacizumab (Avastin®) can also be used to treat AMD but is considered an “off-label” approach, meaning the FDA has approved the drug for a different use than what the doctor is prescribing it.
These anti-VEGF treatments work by blocking molecules that cause abnormal blood vessel growth in the eye and drive the progression of wet AMD. Anti-VEGF treatments have dramatically changed wet AMD patient outcomes by helping to prevent and even reverse vision loss in some cases.
It’s important to stay on a regular treatment schedule and not miss appointments while receiving anti-VEGF treatment. Missing even just one or two injections can lead to vision loss.
Ang-2 Webinar
The Angiogenesis Foundation has published a new Webinar Series on Vascular Stabilization in Retina Health and Disease to provide the vision community and clinicians treating retinal vascular eye diseases with an up to date overview of the Angiopoietin-Tie Pathway, and how this pathway is involved in retinal health and disease.

Webinar speakers include: Max Gomez, PhD, Charles Wykoff MD, PhD, David Eichenbaum, MD, and Ramin Tadayoni, MD, PhD. Watch now: https://www.scienceofang2.org/webinar
La comprensión de la Angiogénesis
La angiogénesis es un proceso utilizado por el cuerpo para posibilitar el crecimiento de los vasos sanguíneos. En adultos sanos, la angiogénesis normal ocurre en la curación de heridas y en la reproducción, pero en las demás situaciones, es un proceso anormal.
La DMAE húmeda está causada por una angiogénesis anormal, y cuando los nuevos vasos sanguíneos crecen bajo la mácula, afectando a la región central de la retina. Estos nuevos vasos sanguíneos pierden sangre y fluidos causando que la mácula sobresalga o se eleve de su posición normal plana, descompensando la visión central. Si permanece sin tratar, pueden formarse cicatrices en el tejido y la visión central queda irremediablemente perdida.
El proceso de la angiogénesis ha sido estudiado por los investigadores durante más de 40 años. Aquí se explica cómo ocurre:
- Unas proteínas especiales llamadas “factores de crecimiento” estimulan el crecimiento de nuevos vasos sanguíneos.
- Una proteína llamada “Factor de Crecimiento Endotelial Vascular” (VEGF, siglas en inglés) se crea en grandes cantidades en la retina de personas con DMAE húmeda.
- El exceso de VEGF causa nuevos vasos sanguíneos que brotan sobre los vasos sanguíneos pre-existentes bajo la mácula.
- Los nuevos brotes de vasos sanguíneos que crecen debido al exceso de VEGF son muy frágiles y pierden fluidos, causando edema y posiblemente sangrado.
- Los nuevos vasos sanguíneos forman curvas.
- Células especiales llamadas “pericitos” son reclutadas en los vasos sanguíneos recientemente formados y envuelven los vasos para estabilizar su estructura.
- Otras células llamadas “células progenitoras endoteliales” son también reclutadas para los nuevos vasos. Estas son células madre que normalmente residen en la médula ósea pero que responden a las señales de los vasos sanguíneos en crecimiento.
Factores de Riesgo
Hay varios factores que pueden ponerle en riesgo de contraer DMAE:
- La edad es el principal factor de riesgo. Las personas de más de 60 años tienen el mayor riesgo.
- Si tiene familiares directos a los que les ha sido diagnosticada la DMAE, usted tiene un riesgo más alto de desarrollar la enfermedad.
- Si tiene la DMAE en un ojo, tiene un alto riesgo de desarrollarla en el otro ojo.
- Los fumadores son dos o tres veces más propensos a desarrollar la DMAE. Cuanto más se fume, mayor es el riesgo. Dejar de fumar puede disminuir el riesgo de desarrollar la enfermedad.
- Las mujeres son más propensas a desarrollar la DMAE que los hombres.
- La DMAE es más común en caucásicos que en los descendientes africanos.
- La obesidad incrementa la progresión desde la fase inicial e intermedia de la DMAE hasta la avanzada.
- Una presión sanguínea alta y descontrolada incrementa el riesgo de desarrollar la DMAE.
¿Qué se puede hacer para reducir el riesgo?
-
- No fumar
- Mantener un peso corporal normal
- Controlar la presión sanguínea
- Una dieta rica en ensaladas, verduras verdes y fruta hace disminuir el riesgo de desarrollar DMAE.

- El ejercicio regular puede reducir el riesgo de contraer la DMAE.
Referencias
Síntomas
En etapas tempranas, la DMAE puede no causar síntomas apreciables. Con el tiempo, se puede notar la visión borrosa, particularmente dificultad para ver destalles concretos, tanto de cerca como de lejos. En su campo visual las líneas rectas aparecen onduladas o fracturadas en partes. Distinguirá distorsiones en las líneas y las formas de los objetos diarios, tales como marcos torcidos. He aquí otras señales de advertencia:
- Pueden aparecer puntos borrosos y oscuros en parte de su visión central.
- Los rostros puede aparecer borrosos.
- Se empieza a distinguir los colores con dificultad.
- La sensibilidad al contraste decrece.
- El ajuste desde brillante a luz tenue se vuelve difícil.
- La percepción de profundidad se ve afectada.
- La sensibilidad a las luces brillantes se incrementa.
- La visión mejora de noche.
- Realizar trabajos como enhebrar una aguja se hace imposible.
Estos síntomas pueden ser inconsistentes y pueden variar de un día a otro. Algunas veces sólo pierde visión un ojo mientras que el otro continúa suficientemente bien por un largo período de tiempo. El “ojo bueno” puede compensar la pérdida de visión del ojo afectado, de manera que el problema puede pasar desapercibido hasta que ambos ojos son afectados. Por eso es importante ir a chequeos regulares al oftalmólogo.  El índice de progresión de la DMAE y el comienzo de la aparición de los síntomas, pueden variar de persona a persona. Algunas personas pueden experimentar un rápido deterioro de la visión central, mientras que otras pueden tener una pérdida gradual de la visión. En la mayoría de los casos, la visión periférica permanece. Individuos que viven con DMAE a menudo tienen dificultad en realizar tareas diarias tales como leer, marcar números de teléfono y cocinar. La DMAE húmeda está asociada con un deterioro de la calidad de vida, con el aislamiento social, la depresión clínica, con un incremento del riesgo de accidentes como caídas y fracturas de cadera, y con una admisión prematura en residencias de tercera edad. Lo importante es saber que la DMAE húmeda puede ser tratada. Usted debe ser capaz de reconocer las señales y los síntomas y tomar las medidas inmediatas para buscar el tratamiento más efectivo.
El índice de progresión de la DMAE y el comienzo de la aparición de los síntomas, pueden variar de persona a persona. Algunas personas pueden experimentar un rápido deterioro de la visión central, mientras que otras pueden tener una pérdida gradual de la visión. En la mayoría de los casos, la visión periférica permanece. Individuos que viven con DMAE a menudo tienen dificultad en realizar tareas diarias tales como leer, marcar números de teléfono y cocinar. La DMAE húmeda está asociada con un deterioro de la calidad de vida, con el aislamiento social, la depresión clínica, con un incremento del riesgo de accidentes como caídas y fracturas de cadera, y con una admisión prematura en residencias de tercera edad. Lo importante es saber que la DMAE húmeda puede ser tratada. Usted debe ser capaz de reconocer las señales y los síntomas y tomar las medidas inmediatas para buscar el tratamiento más efectivo.
La importancia del Diagnóstico Precoz
El primer paso más importante es ir a un oftalmólogo especialista en retina para realizar las pruebas pertinentes de DMAE.
Detección temprana:
La detección temprana es la clave para salvar la visión tanto como sea posible. Tener pruebas oculares regulares es una medida importante a tomar porque en las etapas iniciales de la DMAE, puede haber muy pocos o sólo síntomas muy sutiles. Los signos de la DMAE pueden variar de un individuo a otro. Algunos pueden experimentar un repentino y rápido deterioro de la visión central, mientras que otros pueden experimentar tan sólo una aparición gradual de problemas de visión.
El peligro del tejido cicatrizado:
Si la DMAE permanece sin tratar, puede ocurrir una pérdida irreversible de visión. En la DMAE húmeda, la pérdida de fluidos y sangre desde los vasos sanguíneos en crecimiento se acumulan bajo la mácula y dañan las capas del nervio óptico que son las responsables de la visión. Si no se trata, la acumulación de fluidos y sangre puede llevar al desarrollo de cicatrices en los tejidos de la mácula, resultando en una pérdida de la visión central permanente. Incluso entonces, la visión puede ir a peor (con los puntos grises siendo cada vez más oscuros y grandes). Las cicatrices pueden crecer si el sangrado y la pérdida de fluidos continúan. El tratamiento aún puede ayudar, incluso si el daño es irreversible.
El diagnóstico temprano e instaurar rápidamente el tratamiento pueden preservar tanta visión como sea posible, estabilizando la enfermedad y previniendo el deterioro de la visión. En algunos casos, los tratamientos efectivos pueden incluso revertir la pérdida de visión.
¿Es posible revertir la pérdida de visión debido a la DMAE húmeda?
Sí. Se ha visto que nuevos tratamientos pueden revertir la pérdida de visión en algunos pacientes.
Otras razones para un diagnóstico precoz:
Si tiene la DMAE Seca, su condición puede progresar hacia la DMAE húmeda, la cual es tratable.
Si tiene la DMAE Húmeda en un ojo, el otro ojo puede verse afectado y necesita ser monitorizado.
Pruebas para DMAE
Cuando usted acude con síntomas a un especialista en retina, se le harán pruebas para la DMAE. La visión en cada ojo será examinada de forma separada.
Las distorsiones en la visión son detectadas a través de un simple test usando la Rejilla de Amsler. El oculista buscará signos de escotomas (puntos de ceguera) y distorsiones visuales, las cuales pueden aparecer como áreas borrosas, rupturas, puntos negros, ondulaciones, partes que faltan en las líneas de la rejilla, o líneas onduladas o torcidas cuando se visiona la rejilla. Un uso apropiado de la rejilla de Amsler nos permite detectar cada cambio sutil en su visión, el cual ocurre cuando hay una pequeña cantidad de fluido bajo la mácula.
La rejilla de Amsler puede también usarse en casa. Para realizar usted mismo el test de la rejilla de Amsler, siga los siguientes pasos:
- Póngase sus gafas de lectura. Si lleva bifocales, use la parte de abajo que sirve para la lectura.
- Pegue la rejilla de Amsler a la pared a la altura de los ojos y permanezca a una distancia confortable de lectura.
- Cubra un ojo. Con el otro ojo, mire al punto central de la rejilla de Amsler.
- La primera vez que observe la rejilla, marque cualquier punto gris, borroso o en blanco, o cualquier área distorsionada.
- Cada mañana, mire al mismo punto central. Si nota cualquier área de distorsión, líneas onduladas, o crecimiento de puntos en blanco en el centro, en vez de líneas rectas, llame a su especialista en retina para concertar una cita urgente. La razón de esta urgencia es porque usted no querrá arriesgarse a que nuevos vasos sanguíneos puedan sangrar y causar cicatrices y por tanto una pérdida de visión permanente.

At-Home Monitoring
For over 50 years, the Amsler Grid has been used for the at-home monitoring of intermediate AMD, yet new technologies are available that remove the need for people to objectively determine whether they have suffered vision loss. There is an FDA-cleared at-home monitoring device called the ForeseeHome AMD Monitoring Program.  This device tracks the progression of intermediate AMD, can detect the earliest changes of progression to advanced AMD, and sends the results to the Notal Vision Diagnostic Clinic (NVDC), an independent diagnostic testing facility. If an alert occurs, the NVDC will notify your doctor immediately. Your doctor can then determine if you have progressed from intermediate to advanced AMD and are eligible to receive treatment. This device may be covered by your insurance. Talk to your doctor and learn more by visiting this link: https://www.foreseehome.com/ There is also an app called myVisionTrack that can be downloaded on your phone and used to track the progression of AMD. This app is FDA cleared and requires a prescription from your eyecare provider to activate. To learn more visit: https://www.myvisiontrack.com What Does My Doctor See? Initially, your retina specialist will look at the retina in the back of your eye with an instrument called an ophthalmoscope to see if any abnormalities are present in the macula. If any damage is seen, additional tests are performed using highly specialized equipment to photograph the retina. These photographic techniques can reveal whether there is any fluid leaking under the retina and if there are changes in the amount of accumulated fluid. When a patient is being treated for exudative AMD, these photographic tests can measure the amount of fluid to determine if the treatment is working and when retreatment is needed. Some additional testing might include:
This device tracks the progression of intermediate AMD, can detect the earliest changes of progression to advanced AMD, and sends the results to the Notal Vision Diagnostic Clinic (NVDC), an independent diagnostic testing facility. If an alert occurs, the NVDC will notify your doctor immediately. Your doctor can then determine if you have progressed from intermediate to advanced AMD and are eligible to receive treatment. This device may be covered by your insurance. Talk to your doctor and learn more by visiting this link: https://www.foreseehome.com/ There is also an app called myVisionTrack that can be downloaded on your phone and used to track the progression of AMD. This app is FDA cleared and requires a prescription from your eyecare provider to activate. To learn more visit: https://www.myvisiontrack.com What Does My Doctor See? Initially, your retina specialist will look at the retina in the back of your eye with an instrument called an ophthalmoscope to see if any abnormalities are present in the macula. If any damage is seen, additional tests are performed using highly specialized equipment to photograph the retina. These photographic techniques can reveal whether there is any fluid leaking under the retina and if there are changes in the amount of accumulated fluid. When a patient is being treated for exudative AMD, these photographic tests can measure the amount of fluid to determine if the treatment is working and when retreatment is needed. Some additional testing might include:
- Fluorescein Angiography: In this procedure, a colored dye is injected into the patient’s arm. When the dye reaches the eye, a special camera is used to photograph the blood vessels in the retina. The photographs will reveal any changes in the retina. For patients with exudative AMD, the location and amount of any abnormal fluid in the eye can be determined. Fluorescein Angiography can help establish the diagnosis and guide the doctor in determining which treatments are required. Generally, this test is done at diagnosis but may be repeated periodically to monitor progression of the disease.
- Fundus Camera and Autofluorescence (AF): The fundus camera is a low-powered microscope with an attached camera. Special filters attached to the fundus camera can detect naturally occurring fluorescence (Autofluorescence, AF) in the eye to reveal damaged retinal pigment epithelium cells (RPE). AF is noninvasive and does not require any dye injections.
- Ocular Coherence Tomography (OCT): OCT uses light to scan the retina, allowing the doctor to visualize the different layers of the retina and ocular tissues. OCT only takes a few minutes to perform. It is noninvasive and no instruments touch the eye. No injections or exposure to intense light is necessary. The OCT is used to monitor the structure of the eye, to evaluate how well different therapies are working.
Estadísticas
Prevalencia de la DMAE:
- Más de 30 millones de personas se ven afectadas por la DMAE, y el 15% la tiene en la forma avanzada denominada DMAE húmeda.
- Las mujeres son más propensas que los hombres en desarrollar la DMAE.
- La DMAE es más común en caucásicos que en personas descendientes de africanos.
- Las personas de origen Hispano y Chino tienen menos probabilidades que los caucásicos pero mayor incidencia que los de origen africano.
- Si un familiar directo tiene la DMAE, usted tiene un riesgo más alto de desarrollar la enfermedad.
- La DMAE es dos veces más predominante que la enfermedad de Alzheimer en personas de más de 60 años.
- Los adultos de edad mediana tienen un 2% de riesgo de desarrollar la DMAE, mientras que el riesgo se incrementa al 30% en adultos de más de 75 años.
- Actualmente, la DMAE es la responsable de casi el 8,7% de la ceguera debida a enfermedades del ojo, variando desde el 0% en la África Subsahariana al 50% en los países industrializados.
- En los países industrializados, la DMAE representa un 50% de los casos de ceguera causada por enfermedad.
Coste:
En términos de carga económica, el coste de los tratamientos y cuidados de la DMAE es substancial.
- En 2010, el coste mundial de la pérdida de visión debido a la DMAE fue estimado en 343 billones de dólares americanos, con 255 billones atribuidos a los gastos directos de cuidados de la salud.
- El coste mundial calculado para el 2020 derivado de la pérdida de la visión debida a la DMAE está estimado en 392 billones de dólares americanos.




























 Eye with Early AMD
Eye with Early AMD Healthy Eye
Healthy Eye Drusen
Drusen Eye with Intermediate AMD
Eye with Intermediate AMD Healthy Eye
Healthy Eye



 FR Intermediate AMD Diagnostic Imaging
FR Intermediate AMD Diagnostic Imaging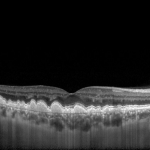 Ocular Coherence Tomography (OCT) Diagnostic Imaging
Ocular Coherence Tomography (OCT) Diagnostic Imaging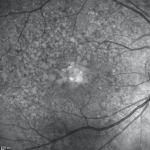 IR1 Intermediate AMD Diagnostic Imaging
IR1 Intermediate AMD Diagnostic Imaging