Введение
Влажная ВМД поддается лечению. Существует несколько видов эффективного лечения. Еще не так давно существовал только один способ закупоривания протекающего сосуда при влажной ВМД — использование лазера в рамках процедуры лазерной коагуляции. В 1990-е годы лечение, называемое фотодинамическая терапия, использовалось с применением лекарственного препарата Визудин (лекарство, введенное в кровоток, активируется с помощью лазера во время его прохождения по пораженной области глаза).
В 2004 году было разработано более эффективное лечение под названием «прицельная терапия». Этот метод воздействует на особый белок, VEGF, который является причиной образования патологических кровеносных сосудов во время процесса ангиогенеза при влажной ВМД. В настоящее время лечение, называемое анти-VEGF терапия, полностью изменило методы лечения влажной ВМД, позволяя сохранить зрение и поддержать качество жизни миллионов людей во всем мире.

References
Клинические результаты
Терапия, направленная на блокирование ангиогенеза (образование новых кровеносных сосудов) в глазу, называется методом антиангиогенеза. Она также называется анти-VEGF терапией, так как воздействие данной терапии направлено на белок, называемый фактором роста эндотелия сосудов, который является главной причиной роста кровеносных сосудов в глазу. Анти-VEGF терапия может уменьшить прогрессирование ВМД, а в некоторых случаях даже может улучшить зрение. Лечение эффективно, но только в тех случаях, когда оно проведено до образования рубцовой ткани и до необратимой потери зрения.
Антиангиогенное лечение
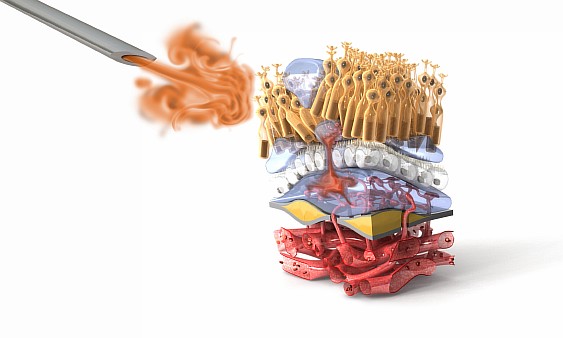
VEGF (фактор роста эндотелия сосудов) — это белок, который способствует росту новых кровеносных сосудов в глазу посредством активации клеток, выстилающих нормальные кровеносные сосуды. Эти клетки называются эндотелиальными клетками.
При влажной ВМД в сетчатке происходит образование VEGF в большем количестве, чем нужно. Излишки VEGF провоцируют образование новых кровеносных сосудов под макулой. Эти сосуды имеют патологический характер и пропускают жидкость и даже кровь в чувствительные ткани глаза, повреждая макулу и способствуя потере центрального зрения.
Анти-VEGF терапия — это лекарственная терапия, направленная на сокращение уровня белка VEGF. Такое лечение способствует прекращению образования новых кровеносных сосудов, сокращая протекание жидкости и крови, тем самым спасая зрение.
Существует четыре различных ингибитора VEGF, эффективность которых в борьбе с влажной ВМД была подтверждена:
- Макуген (Пегаптаниб) – первый одобренный ингибитор VEGF для лечения влажной ВМД.
- Луцентис (Ранибизумаб) – широко распространенное лекарство против влажной ВМД.
- Эйлеа (Афлиберцепт) – недавно одобренное в Соединенных Штатах Америки в Соединенных Штатах Америки, Австралии и ряде стран Европы лекарство для лечения влажной ВМД
- Авастин (Бевацизумаб) – противоопухолевое лекарственное средство с активным блокатором VEGF, которое используется по незарегистрированным показаниям врачами-офтальмологами для лечения влажной ВМД.
Все анти-VEGF препараты против влажной ВМД вводятся в глаз врачом-офтальмологом. Этот врач специально обучен проводить данную процедуру максимально безболезненно и безопасно. Частота применения препарата определяется врачом-офтальмологом в зависимости от Вашего состояния.
Все анти-VEGF терапии достаточно безопасны, если проводятся специалистом по сетчатке. Несмотря на безопасность, необходимо взвесить пользу и риски применения данных лекарств. Для анти-VEGF терапии эти риски включают:
- Глазные инфекции
- Увеличение глазного давления
- Отслойку сетчатки
Влажная ВМД считается хроническим заболеванием, которое требует постоянного наблюдения и лечения. Благодаря современным видам анти-VEGF терапии, регулярное и непрерывное лечение поможет контролировать процесс ангиогенеза, чтобы сохранить зрение. Если не следовать предписаниям врача-офтальмолога, зрение может ухудшиться, что может привести к необратимой потере зрения. Вы должны обсудить продолжительность и частоту лечения со своим врачом.
Макуген
Макуген — это аптамер (короткая цепочка нуклеотидов), чье воздействие специально ориентировано на VEGF, и который направлен на лечение влажной ВМД. Он вводится непосредственно в глаз. Макуген помогает уменьшить снижение зрения, но в целом не улучшает его. Макуген в дозировке 0,3 мг назначают один раз каждые 6 недель в виде инъекции непосредственно в глаз.
Данные клинических испытаний с участием 1 200 пациентов, страдающих от влажной ВМД, показали, что у большей части пациентов, получивших лечение Макугеном, острота зрения упала не больше, чем на три строки оптометрической таблицы в течение первого года исследования. Макуген стабилизирует зрение примерно у 65% пациентов.
Распространенными побочными эффектами Макугена являются воспаление, нарушение зрения, конъюнктивальное кровоизлияние, раздражение глаза, боль в глазу, плавающие частички в глазу и повышение внутриглазного давления. Серьезные осложнения от инъекции в глаз включают риск возникновения эндофтальмита (инфекции) и отслойку сетчатки.
References
Луцентис
Луцентис — это вид анти-VEGF терапии, так называемый фрагмент моноклонального антитела, который был разработан для лечения заболеваний сетчатки. Препарат вводится непосредственно в глаз, и может стабилизировать и даже улучшить ослабленное зрение. В соответствии с инструкцией по применению лекарственного средства, наилучший эффект достигается после введения 0,5 мг каждый месяц. Некоторые врачи прописывают введение Луцентиса реже, чем каждый месяц.
Данные, полученные в рамках клинических испытаний, с участием 1 300 пациентов, показали, что ежемесячное введение 0,5 мг препарата Луцентис на протяжении двух лет стабилизирует зрение у 90% пациентов (т.е. у них отсутствует существенное ухудшение зрения). Значительное улучшение наблюдается примерно у 30% пациентов.
Частыми побочными эффектами препарата Луцентис являются конъюнктивальное кровоизлияние, боль в глазу, плавающие частички в глазу, повышение внутриглазного давления и воспаление глаза. Серьезные осложнения от инъекции в глаз включают риск возникновения эндофтальмита (инфекции) и отслойку сетчатки.
References
Эйлеа
Эйлеа — это лекарственный препарат для понижения фактора роста эндотелия сосудов (VEGF), известный как гибридный белок. Для лечения влажной ВМД его вводят непосредственно в глаз. Эйлеа воздействует на VEGF, а также на другой белок под названием плацентарный фактор роста (ПФР), который в избыточном количестве был обнаружен в сетчатке глаза у пациентов с влажной ВМД. После 3 ежемесячных уколов Эйлеа в каждом последующем месяце препарат оказывает действие, сравнимое по эффективности с месячными инъекциями Луцентиса.
В рамках клинических испытаний, которые включали около 2400 пациентов с влажной ВМД, был проведен сравнительный анализ инъекций 0,5 мг Луцентиса ежемесячно и 2 мг Эйлеа, которые вводились раз в месяц на протяжении 3 месяцев, а затем — каждый второй месяц. После года применения препарата Эйлеа один раз в два месяца было выявлено улучшение или сохранение зрения у пациентов с ВМД, аналогичное ежемесячному лечению препаратом Луцентис. Безопасность воздействия обоих препаратов также была аналогична.
К побочным эффектам, наблюдаемым в большинстве случаев при приеме Эйлеа, относят конъюнктивальные кровоизлияния, макулярную дегенерацию, ретинальное кровоизлияние и снижение остроты зрения. Серьезные осложнения при инъекциях в глаз включают эндофтальмит (инфекцию) и отслойку сетчатки.
Beovu
Beovu is a small-sized, single strand antibody fragment with enhanced tissue penetration and active drug binding, that delivers a high concentration of the anti-VEGF drug to the target area in the eyes of patients with wet AMD. Beovu allows for 3-month dosing intervals after a 3-month loading phase, which may offer benefit to patients on other anti-VEGF drugs that require four week dosing periods, and for which frequency of monthly injections creates a burden. In two Phase III clinical trials, Beovu was effective in half of the patients at a dosing interval of 12 weeks in between treatments; the other half required treatments at 8-week intervals.
On average, patients gained seven letters on the eye chart, and 30 percent of patients gained at least 15 letters. In the trials, Beovu given every 2-3 months was non-inferior to Eylea given every two months. In addition, those patients receiving Beovu had reduced central retina thickness, and less retinal fluid detectable by OCT imaging.
References
дополнительный
Авастин
Авастин — разновидность лекарственного препарата, снижающего VEGF, который является моноклональным антителом разработанным для лечения рака (чье прогрессирование также зависит от ангиогенеза). Авастин — это молекула, из которой получают Луцентис. Некоторые врачи-офтальмологи лечат пациентов с влажной ВМД, применяя Авастин, разбавляя его и переупаковывая для непосредственного введения в глаз. Поскольку инъекции Авастина и Луцентиса считаются схожими по эффективности при лечении влажной ВМД, некоторые врачи-офтальмологи рекомендуют Авастин по той причине, что он значительно дешевле, чем Луцентис. Инъекции 1,25 мг Авастина могут вводиться раз в месяц либо реже в зависимости от режима дозирования, назначенного офтальмологом.
Поскольку Авастин не был одобрен для использования при лечении глазных заболеваний Управлением по контролю качества пищевых продуктов и лекарственных препаратов, Национальные институты здравоохранения США провели клиническое испытание под названием «Сравнение видов терапии ВМД (исследование CATT)» с участием примерно 1 200 пациентов с влажной ВМД. В исследовании CATT сравнивались безопасность и эффективность инъекций 1,25 мг Авастина и 0,5 мг Луцентиса. В настоящее время доступны результаты только за один год. В ходе исследования выяснили, что при одинаковом режиме дозирования инъекций Авастина и Луцентиса наблюдалась одинаковая эффективность. Распространенные побочные эффекты обоих препаратов были типичны. В данном испытании у пациентов, получающих Авастин, наблюдались более серьезные побочные эффекты, однако эта информация не была окончательно подтверждена.
Серьезные осложнения при инъекциях в глазную область включают эндофтальмит (инфекцию) и отслойку сетчатки.
References
Implantable Telescope
(English) Implantable Telescope
The Implantable Miniature Telescope (IMT) was FDA-approved in July 2010 for end-stage AMD. This device is manufactured by VisionCare Ophthalmic Technologies Inc. of Saratoga, California, and its approval followed a 219-patient, multi-center clinical study in which 90 percent of patients achieved at least a 2-line gain in either their distance or best-corrected visual acuity, and 75 percent their level of vision from severe or profound impairment to moderate impairment.
Patients 75 years or older with stable to severe profound vision impairment due to blind spots (bilateral central scotoma) are now eligible for surgical implantation of this device, which projects images at greater than two times magnification onto the retina to improve central vision. Options are available for 2.2 and 2.7x magnification. Pre-training with an external telescope with a low vision specialist is required prior to procedure to ensure the device can have a benefit, as well as to determine eligibility (inadequate peripheral vision). Post-op visual training is required, as well.
One risk of this device includes the loss of corneal endothelial cells, which are essential for maintaining corneal clarity. The degree of this loss can be chronic (up to 5 percent per year). Major losses may have negative downstream effects, including corneal edema (swelling), decompensation (further loss of function), and ultimately a need for corneal transplant. 10 eyes in the above named study had corneal edema (unresolved), half of which resulted in corneal transplant. Calculated 5-year risks for adverse outcomes were calculated as follows: corneal edema (9.2 percent), corneal decompensation (6.8 percent) and corneal transplant (4.1).
Two post-approval studies are being carried out to further delineate risk, including a two-year follow up of the study’s initial two year cohort as well as a novel study of 770 newly enrolled subjects (focusing on endothelial cell density and related sequelae). Measures were also taken to ensure patients are informed of risks, including detailed labeling (manufacturer and FDA-generated) and an Acceptance of Risk and Informed Decision Agreement.
Visudyne
(English) Visudyne (photodynamic therapy)
Photodynamic therapy with Visudyne injection was FDA-approved in 2000 for the treatment of age-related macular degeneration (predominantly classic subfoveal choroidal neovascularization). Alternate indications include pathologic myopia or presumed ocular histoplasmosis. This drug is activated by light, and functions to block the mature vessels that may be expressing less or no VEG-F, contributing to persistent AMD activity in spite of anti VEG-F treatments.
The most common adverse events reported with Visudyne include injection site reactions, blurred vision, decreased visual acuity and visual field defects (10-30%). Contraindications include porphyria or known hypersensitivity to any component of the drug formulation.
Macular Translocation Therapy
(English) Macular Translocation Therapy
Macular translocation therapy is a surgical intervention for wet AMD only, and involves detaching and rotating the retina, such that placement will allow the macula to sit on a new, healthy base. It is not used for dry AMD due to degeneration occurring in the retina’s new position. Eligibility entails central vision loss in both eyes, with one having developed the condition in the preceding 6 months. It has been shown to be effective for some when performed promptly.3
Complications include cataract formation, infection, intraocular bleeding, retinal detachment and/or tears and total vision loss. Since retinal rotation causes tilted or double vision, a second correction surgery for eye muscles is required 2 months after the initial procedure. Both are performed on an outpatient basis.
References