Введение
Возрастная макулодистрофия (ВМД) является главной причиной слепоты у людей старше 50 лет, проживающих в развитых странах. Она поражает более 30 миллионов человек во всем мире. Эта болезнь характеризуется потерей центрального зрения из-за постепенной дегенерации макулы — части глаза, благодаря которой мы различаем мелкие детали, и которая обеспечивает остроту центрального зрения. Из-за ВМД привычные ежедневные занятия, такие как чтение, вождение, узнавание лиц и подъем по ступенькам, становятся трудными для выполнения.
ВМД безболезненна. Это заболевание развивается по-разному у разных людей: медленно или быстро, на одном или на обоих глазах. В случаях, когда ВМД развивается с постепенным ухудшением зрения, мозг сначала может это компенсировать, и симптомы болезни могут легко остаться незамеченными. Когда же ВМД стремительно прогрессирует, это может быстро привести к заметной потере зрения. Если болезнь не лечить, то, невзирая на скорость ее развития, запущенная ВМД может привести к необратимой потере зрения. Возрастная макулодистрофия может быть влажной и сухой.
Early AMD
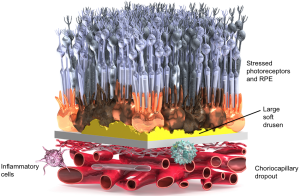
Early and intermediate AMD are the most common forms of AMD, accounting for approximately 90% of all cases. Early AMD and intermediate AMD are both considered “dry” forms of the disease. Early AMD is generally very mild and asymptomatic. Eye care professionals characterize early AMD by the presence, size and amount of drusen found in the eye.
Drusen are yellow deposits in the back of the eye that can build up and affect vision. People in their 30s and 40s can have drusen, but the presence of drusen alone does not indicate early AMD. You must be over the age of 50 for an eye care professional to diagnose you with early AMD.
Intermediate AMD
Intermediate AMD is more advanced than the early form of AMD and it is characterized by larger drusen, many drusen, or pigmentary changes in the macula.
Many people with intermediate AMD have no symptoms at all. One of the first things you may notice is a problem adjusting from light to dark environments. For example, you may notice you have trouble reading a menu when you go into a dimly lit restaurant, or you may notice problems when you are driving and enter a dark tunnel. This is called “prolonged photo stress recovery” or “delayed dark adaptation.” You may also experience difficulty reading and sensitivity to bright light. These symptoms are not normal signs of aging and you should talk to your doctor about any changes in vision right away. There are currently no treatments for the early and intermediate forms of AMD. You are only eligible for treatment if your AMD progresses to the advanced, “wet” form of AMD (also called exudative or neovascular AMD).
Daily monitoring of intermediate AMD is important to detect the visual changes that may occur when advanced AMD develops. You can track the progression of intermediate AMD at home by using an Amsler Grid (available for download here). You can track changes in your vision by noting whether the straight lines become wavy or distorted by looking at this grid daily. If you notice changes in the lines, talk to your doctor right away. There are also new at home-monitoring devices that facilitate the early detection of macular changes in intermediate AMD. ForeseeHome is a non-invasive monitoring device that can be used at home daily (learn more click here). If you have intermediate AMD, talk to your doctor about the AREDS or AREDS2 vitamin formulas.
These vitamin formulas are a combination of antioxidants and zinc, and have been shown to effectively reduce the risk of the progression of intermediate AMD to the more advanced forms. AREDS vitamins were shown to reduce the relative risk of advanced AMD by 25 percent in studies of those with intermediate AMD. This large-scale study was conducted by the National Eye Institute (a part of the National Institutes of Health). The AREDS or AREDS2 vitamin formulas are available over-the-counter at the pharmacy or for purchase online.
Advanced AMD (Also Known as Exudative, Neovascular or Wet AMD)
Once AMD progresses from an early or intermediate case it is considered advanced AMD. Advanced AMD is split into two categories: atrophic AMD (also known as geographic atrophy) and exudative AMD (also known as neovascular or commonly ‘wet’ AMD). Exudative AMD or geographic atrophy can result in significant loss of visual function over time. Exudative AMD often causes scarring of the macula and retina, producing rapid and permanent loss of central vision in as little as three months if not treated promptly.
People living with advanced AMD can have many visual problems that profoundly affect their quality of life. Daily activities like dialing the telephone, reading, driving, preparing food, and doing laundry can be very difficult or impossible due to vision loss. It can also be difficult to read and recognize faces. Talk to your doctor about how AMD is impacting your life and whether they can refer you to support services in your community that can help.
Exudative AMD is the most serious and severe form of AMD. All people who develop exudative AMD once had intermediate AMD, but only 10 to 15% of people with intermediate AMD will progress to the exudative form. Exudative AMD is characterized by the growth and leaking of abnormal blood vessels under the macula. Exudative AMD can rapidly damage the macula and quickly cause a loss of central vision. Routine eye examinations are very important for patients at a higher risk of developing exudative AMD.
In exudative AMD, blood vessels grow abnormally beneath the macula, through a process called angiogenesis. These abnormal vessels leak fluid and blood, which may cause a blister-like pocket to form beneath the macula. These blisters distort vision in the affected eye, making straight lines appear wavy. The patient may see a dark spot or spots in the center of their vision due to blood or fluid collecting under the macula. You can monitor changes in vision at home using the Amsler Grid (downloadable here) and other at-home monitoring tools.
If exudative AMD is left untreated, bleeding in the eye can cause scar tissue to form, leading to irreversible vision loss. The good news is that there are several effective treatment options, known as anti-VEGF therapies, for exudative AMD. Anti-VEGF treatments can stabilize or, in some cases, reverse vision loss if used before scar tissue forms.
Anti-VEGF treatments are administered as injections in the eye by a trained retina specialist. These injections can be slightly uncomfortable, but you can talk with your doctor about minimizing discomfort during the procedure. Most people notice that injections help them maintain the vision they have, and in some cases, the vision can even improve. If the first anti-VEGF treatment you try isn’t working, you still have options. Talk to your doctor about trying another anti-VEGF therapy that could be better for you.
A diagnosis of wet AMD meant certain vision loss before anti-VEGF treatments became available in 2006. Now people are able to prevent vision loss, especially when treated early.
Once you are receiving anti-VEGF treatment, it’s important to stay on the treatment schedule recommended by your doctor.
Eye care professionals once thought intermediate AMD (dry) went away once it progressed to exudative AMD (wet), but the advent of anti-VEGF treatments have shown that dry AMD remains even after someone is diagnosed with exudative AMD. This may explain why AMD cannot be completely reversed even with effective anti-VEGF treatments.
Atrophic AMD or Geographic Atrophy
Atrophic AMD or geographic atrophy (GA) is the most advanced form of dry AMD. GA is a leading cause of visual impairment among elderly people. GA affects 5 million people worldwide, including 22% of people over 90 years old. While there are no approved treatments currently available, recent advances in our understanding of AMD mechanisms and risk factors provide a host of potential targets for drug development. GA progression causes a gradual loss of visual function in patients. Symptoms include the presence of scotomas (large dark or blind spots in the visual field), difficulty recognizing faces, decreased reading speed, problems adjusting to dark rooms, impaired contrast sensitivity, and difficulty driving at night.
Treatments
There was no treatment available for people diagnosed with AMD up until 2006.
Today, neovascular AMD (also known as exudative or wet AMD) is treatable with groundbreaking medicines called anti-VEGF therapies. These include ranibizumab (Lucentis®) and aflibercept (Eyelea®). A third treatment called bevacizumab (Avastin®) can also be used to treat AMD but is considered an “off-label” approach, meaning the FDA has approved the drug for a different use than what the doctor is prescribing it.
These anti-VEGF treatments work by blocking molecules that cause abnormal blood vessel growth in the eye and drive the progression of wet AMD. Anti-VEGF treatments have dramatically changed wet AMD patient outcomes by helping to prevent and even reverse vision loss in some cases.
It’s important to stay on a regular treatment schedule and not miss appointments while receiving anti-VEGF treatment. Missing even just one or two injections can lead to vision loss.
Ang-2 Webinar
The Angiogenesis Foundation has published a new Webinar Series on Vascular Stabilization in Retina Health and Disease to provide the vision community and clinicians treating retinal vascular eye diseases with an up to date overview of the Angiopoietin-Tie Pathway, and how this pathway is involved in retinal health and disease.

Webinar speakers include: Max Gomez, PhD, Charles Wykoff MD, PhD, David Eichenbaum, MD, and Ramin Tadayoni, MD, PhD. Watch now: https://www.scienceofang2.org/webinar
Суть ангиогенеза
Ангиогенез — это процесс образования кровеносных сосудов в организме. У здоровых взрослых людей процессы ангиогенеза активизируются при регенерации и заживлении ран, а во всех остальных случаях этот процесс носит патологический характер.
Влажная ВМД является следствием патологического ангиогенеза, когда новые сосуды растут под макулой, разрывая центральную часть сетчатки. Эти новообразованные кровеносные сосуды пропускают кровь и жидкость, тем самым заставляя макулу выпячиваться или приподниматься из своего обычного ровного положения, ухудшая центральное зрение. Если не начать лечение, может образовываться рубцовая ткань, а зрение будет безвозвратно утеряно.
Процесс ангиогенеза изучается на протяжении более 40 лет. Этапы ангиогенеза:
- Рост новых кровеносных сосудов стимулирует специальные белки, называемые «факторами роста».
- Один белок, называемый фактором роста эндотелия сосудов (VEGF), в большом количестве формируется в сетчатке у людей, страдающих ВМД.
- Избыток VEGF является причиной роста новых кровеносных сосудов из предыдущих сосудов под макулой.
- Новые разрастающиеся кровеносные сосуды, образованные из-за избытка VEGF, очень хрупкие. Они пропускают жидкость, приводя к отекам, и также могут кровоточить.
- Новые сосуды образуют петли.
- Специальные клетки, называемые перицитами, привлекаются к новообразованным кровеносным сосудам и обволакивают сосуды для укрепления их структуры.
- Другие клетки, называемые эндотелиальными клетками-предшественниками, также проникают в новообразованные сосуды. Это специальные стволовые клетки, которые обычно находятся в костном мозге, однако отвечают на сигналы, поступающие от новых кровеносных сосудов.Факторы риска
Существуют различные факторы, связанные с большим риском развития ВМД:
• Возраст — самый большой фактор риска. Лица старше 60 подвергаются наибольшему риску.
• Если у Вас есть близкие родственники, у которых обнаружена ВМД, то Вы находитесь в группе риска развития данной болезни.
• Если у Вас поражен только один глаз, то существует большая опасность развития ВМД и в другом глазу.
• Курильщики в два-три раза более склонны к развитию ВМД. Чем больше Вы курите, тем выше риск развития данной болезни.
Отказ от курения может сократить риск развития возрастной макулодистрофии.• Женщины больше, чем мужчины, склонны к развитию ВМД.
• Европеоидная раса больше, чем негроидная, подвержена риску развития заболевания.
• Ожирение повышает риск прогрессии ранней и промежуточной стадии ВМД до запущенной стадии заболевания.
• Неконтролируемое высокое артериальное давление повышает риск развития возрастной макулодистрофии.
Что можно сделать, чтобы снизить риск развития болезни?
• Отказаться от курения
• Поддерживать нормальный вес
• Контролировать артериальное давление
• Другие клетки, называемые эндотелиальными клетками-предшественниками, также проникают в новообразованные сосуды. Это специальные стволовые клетки, которые обычно находятся в костном мозге, однако отвечают на сигналы, поступающие от новых кровеносных сосудов.
Факторы риска
Существуют различные факторы, связанные с большим риском развития ВМД:
- Возраст — самый большой фактор риска. Лица старше 60 подвергаются наибольшему риску.
- Если у Вас есть близкие родственники, у которых обнаружена ВМД, то Вы находитесь в группе риска развития данной болезни.
- Если у Вас поражен только один глаз, то существует большая опасность развития ВМД и на другом глазу.
- Курильщики в два-три раза более склонны к развитию ВМД. Чем больше Вы курите, тем выше риск развития данной болезни. Отказ от курения может сократить риск развития возрастной макулодистрофии.
- Женщины больше, чем мужчины, склонны к развитию ВМД.
- Европеоидная раса больше, чем негроидная, подвергнута риску развития заболевания.
- Ожирение повышает риск прогрессии ранней и промежуточной стадии ВМД до запущенной стадии заболевания.
- Неконтролируемое высокое артериальное давление повышает риск развития возрастной макулодистрофии.
Что можно сделать, чтобы снизить риск развития болезни?
- Отказаться от курения
- Поддерживать нормальный вес
- Контролировать артериальное давление
- Диета с высоким содержанием зеленолистных темно-зеленых овощей и фруктов снижает риск развития ВМД. Регулярное употребление в пищу рыбы вместо других жиров также снижает риск. Такая пища содержит антиоксиданты и вещества, которые естественным образом препятствуют росту кровеносных сосудов.

- Регулярная физическая активность может снизить риск развития ВМД.
Симптомы
На ранних стадиях возрастная макулодистрофия может вообще никак не проявляться. Однако с течением времени Вы можете заметить, что Вы перестали четко видеть, особенно мелкие детали, как вблизи, так и вдали. Прямые линии кажутся волнистыми или надломленными в области поля зрения. Вы также можете заметить искажение линий и форм привычных объектов, как, например, перекошенный дверной проем. Также существуют и другие симптомы:
- Появляется расплывчатое или темное пятно в центре поля зрения
- Лица становятся расплывчатыми
- Становится сложно различать цвета
- Снижается контрастная чувствительность
- Снижается зрение при переходе от яркого к тусклому освещению
- Нарушается пространственное зрение
- Повышается чувствительность к яркому свету
- Зрительная функция улучшается ночью
- Становится невозможной работа, которая требует способности видеть вблизи, например, становится очень сложно продеть нитку в иголку
Эти симптомы могут носить непостоянный характер и изменяться изо дня в день. Иногда только один глаз теряет зрение, в то время как другой глаз продолжает видеть достаточно хорошо на протяжении довольно долгого времени. Здоровый глаз будет брать на себя часть работы для компенсации потери зрения во втором глазу, поэтому Вы можете и не замечать проблемы до тех пор, пока оба глаза не окажутся пораженными болезнью. Вот почему так важно регулярно проверять зрение у врача-офтальмолога.  У разных людей скорость прогрессирования ВМД и симптоматика различаются. Некоторые могут заметить быстрое ухудшение центрального зрения, а у других зрение может ухудшаться постепенно. Периферическое зрение в большинстве случаев сохраняется. Пациентам с ВМД часто сложно выполнять повседневные дела, такие как чтение, набор телефонного номера и приготовление пищи. Влажная форма ВМД может стать причиной ухудшения качества жизни, социальной изоляции, клинической депрессии и повышения риска случайных падений и переломов бедра, а также необходимости преждевременного поступления в дом престарелых. Важно знать, что ВМД можно лечить. Вы можете распознать симптомы и быстро начать эффективное лечение.
У разных людей скорость прогрессирования ВМД и симптоматика различаются. Некоторые могут заметить быстрое ухудшение центрального зрения, а у других зрение может ухудшаться постепенно. Периферическое зрение в большинстве случаев сохраняется. Пациентам с ВМД часто сложно выполнять повседневные дела, такие как чтение, набор телефонного номера и приготовление пищи. Влажная форма ВМД может стать причиной ухудшения качества жизни, социальной изоляции, клинической депрессии и повышения риска случайных падений и переломов бедра, а также необходимости преждевременного поступления в дом престарелых. Важно знать, что ВМД можно лечить. Вы можете распознать симптомы и быстро начать эффективное лечение.
Важность ранней диагностики
Самый важный первый шаг — это осмотр у врача-офтальмолога на наличие или отсутствие у Вас возрастной макулодистрофии.
Раннее обнаружение:
Раннее обнаружение болезни является ключом к максимальному сохранению зрения. Регулярный осмотр у врача-офтальмолога очень важен, так как на ранних стадиях развития ВМД симптомы могут быть очень незначительными или вообще отсутствовать. Проявления ВМД различаются у разных людей. Некоторые люди могут чувствовать неожиданное и быстрое ухудшение центрального зрения, а другие могут заметить лишь постепенное его ухудшение.
Опасность образования рубцовой ткани
IЕсли не лечить ВМД, можно навсегда потерять зрение. При влажной ВМД жидкость и кровь, просачиваясь сквозь патологические новообразованные кровеносные сосуды, скапливаются под макулой и повреждают фоторецепторы зрительного нерва, который отвечает за зрение. Если болезнь не лечить, скопление жидкости и крови может привести к образованию рубцовой ткани в макуле, что приводит к необратимой потере зрения. И даже в этом случае потеря зрения может еще больше усугубиться (серое пятно может стать темнее и больше). Рубцовый нарост может стать больше, если жидкость и кровь продолжат просачиваться. Лечение может помочь, даже если уже нанесен непоправимый урон зрению.
Незамедлительный осмотр и ранее лечение могут максимально сохранить зрение, благодаря стабилизации болезни и прекращению дальнейшего ухудшения зрения. В некоторых случаях эффективное лечение может даже обратить потерю зрения.
Возможно ли обратить потерю зрения, связанную с влажной возрастной макулодистрофией?
Безусловно. Было доказано, что новое лечение помогает обратить потерю зрения у многих пациентов.
Дополнительные преимущества раннего выявления заболевания:
Если у Вас развилась сухая ВМД, то ее необходимо лечить, пока она не перешла во влажную форму ВМД..
Если у Вас поражен только один глаз, второй глаз необходимо тщательно обследовать во избежание его поражения.
Обследование на предмет ВМД
Когда Вы обратитесь к врачу-офтальмологу с симптомами ВМД, Вас обследуют на наличие данного заболевания. Зрение каждого глаза будет проверяться по отдельности.
Искажение зрения проверяется с помощью простого теста с использованием сетки Амслера. Врач-офтальмолог будет искать признаки скотом (белых пятен) и визуальных искажений, которые могут проявляться в виде трещин, расплывчатых областей, черных пятен, волнистых линий, недостающих участков линий сетки, а также кривых линий. Надлежащее использование сетки Амслера позволяет обнаружить даже самые незначительные изменения зрения, которые проявляются даже тогда, когда под макулой скапливается незначительное количество жидкости.
Сетку Амслера также можно использовать дома. Чтобы провести тест Амслера самостоятельно, придерживайтесь следующей схемы:
- Наденьте очки для чтения. Если Вы носите бифокальные очки, используйте нижнюю часть для чтения.
- Прикрепите сетку Амслера к стене на уровне глаз и отойдите на расстояние, комфортное для чтения.
- Закройте один глаз. Посмотрите вторым глазом на центральную точку на сетке Амслера.
- Когда Вы впервые посмотрите на сетку, отметьте любые серые, размытые или белые пятна, а также любые искажения.
- Каждое утро смотрите на одну и ту же центральную точку. Если Вы заметите любое новое искажение, волнистую линию или увеличение белых пятен в центре вместо прямых линий, немедленно записывайтесь на ближайший прием к врачу-офтальмологу. Это очень срочно — не стоит ждать, пока появятся новые кровеносные сосуды, которые будут кровоточить и станут причиной образования рубцовой ткани и необратимой потери зрения.
At-Home Monitoring
For over 50 years, the Amsler Grid has been used for the at-home monitoring of intermediate AMD, yet new technologies are available that remove the need for people to objectively determine whether they have suffered vision loss. There is an FDA-cleared at-home monitoring device called the ForeseeHome AMD Monitoring Program.  This device tracks the progression of intermediate AMD, can detect the earliest changes of progression to advanced AMD, and sends the results to the Notal Vision Diagnostic Clinic (NVDC), an independent diagnostic testing facility. If an alert occurs, the NVDC will notify your doctor immediately. Your doctor can then determine if you have progressed from intermediate to advanced AMD and are eligible to receive treatment. This device may be covered by your insurance. Talk to your doctor and learn more by visiting this link: https://www.foreseehome.com/ There is also an app called myVisionTrack that can be downloaded on your phone and used to track the progression of AMD. This app is FDA cleared and requires a prescription from your eyecare provider to activate. To learn more visit: https://www.myvisiontrack.com What Does My Doctor See? Initially, your retina specialist will look at the retina in the back of your eye with an instrument called an ophthalmoscope to see if any abnormalities are present in the macula. If any damage is seen, additional tests are performed using highly specialized equipment to photograph the retina. These photographic techniques can reveal whether there is any fluid leaking under the retina and if there are changes in the amount of accumulated fluid. When a patient is being treated for exudative AMD, these photographic tests can measure the amount of fluid to determine if the treatment is working and when retreatment is needed. Some additional testing might include:
This device tracks the progression of intermediate AMD, can detect the earliest changes of progression to advanced AMD, and sends the results to the Notal Vision Diagnostic Clinic (NVDC), an independent diagnostic testing facility. If an alert occurs, the NVDC will notify your doctor immediately. Your doctor can then determine if you have progressed from intermediate to advanced AMD and are eligible to receive treatment. This device may be covered by your insurance. Talk to your doctor and learn more by visiting this link: https://www.foreseehome.com/ There is also an app called myVisionTrack that can be downloaded on your phone and used to track the progression of AMD. This app is FDA cleared and requires a prescription from your eyecare provider to activate. To learn more visit: https://www.myvisiontrack.com What Does My Doctor See? Initially, your retina specialist will look at the retina in the back of your eye with an instrument called an ophthalmoscope to see if any abnormalities are present in the macula. If any damage is seen, additional tests are performed using highly specialized equipment to photograph the retina. These photographic techniques can reveal whether there is any fluid leaking under the retina and if there are changes in the amount of accumulated fluid. When a patient is being treated for exudative AMD, these photographic tests can measure the amount of fluid to determine if the treatment is working and when retreatment is needed. Some additional testing might include:
- Fluorescein Angiography: In this procedure, a colored dye is injected into the patient’s arm. When the dye reaches the eye, a special camera is used to photograph the blood vessels in the retina. The photographs will reveal any changes in the retina. For patients with exudative AMD, the location and amount of any abnormal fluid in the eye can be determined. Fluorescein Angiography can help establish the diagnosis and guide the doctor in determining which treatments are required. Generally, this test is done at diagnosis but may be repeated periodically to monitor progression of the disease.
- Fundus Camera and Autofluorescence (AF): The fundus camera is a low-powered microscope with an attached camera. Special filters attached to the fundus camera can detect naturally occurring fluorescence (Autofluorescence, AF) in the eye to reveal damaged retinal pigment epithelium cells (RPE). AF is noninvasive and does not require any dye injections.
- Ocular Coherence Tomography (OCT): OCT uses light to scan the retina, allowing the doctor to visualize the different layers of the retina and ocular tissues. OCT only takes a few minutes to perform. It is noninvasive and no instruments touch the eye. No injections or exposure to intense light is necessary. The OCT is used to monitor the structure of the eye, to evaluate how well different therapies are working.
Справочная информация
Степень распространения возрастной макулодистрофии:
- Более 30 миллионов людей страдают ВМД, а у 15% из них заболевание находится в запущенной стадии, которая называется влажной возрастной макулодистрофией.
- Женщины более, чем мужчины, склонны к развитию ВМД.
- Европеоидная раса больше, чем негроидная, подвержена риску развития заболевания
- Латиноамериканцы и представители монголоидной расы не так подвержены развитию ВМД, как европеоиды, однако имеют больше шансов заболеть, чем представители негроидной расы.
- Если у Вас есть близкие родственники, у которых обнаружена ВМД, то Вы находитесь в группе риска развития данной болезни.
- ВМД у людей старше 60 лет встречается в 2 раза чаще, чем болезнь Альцгеймера.
- Риску развития ВМД в среднем возрасте подвергается только 2% населения, в то время как почти 30% населения подвержены данному заболеванию после 75 лет.
- В настоящее время почти 8,7% всех случаев потери зрения из-за глазных болезней происходит вследствие возрастной макулодистрофии, причем показатели варьируют от 0% в странах Африки к югу от Сахары до 50% в развитых странах.
- В развитых странах на долю ВМД приходится 50% случаев потери зрения из-за глазных болезней.
Затраты:
Что касается финансовых затрат, стоимость лечения и ухода за пациентами с возрастной макулодистрофией достаточно велика.
- В 2010 году мировые расходы на лечение потери зрения из-за ВМД составили 343 миллиарда долларов США, причем 255 миллиардов из них были связаны с прямыми расходами здравоохранения.
- Прогнозируется, что к 2020 году предполагаемые расходы по всему миру на лечение потери зрения из-за ВМД составят 392 миллиарда долларов США.




























 Eye with Early AMD
Eye with Early AMD Healthy Eye
Healthy Eye Drusen
Drusen Eye with Intermediate AMD
Eye with Intermediate AMD Healthy Eye
Healthy Eye



 FR Intermediate AMD Diagnostic Imaging
FR Intermediate AMD Diagnostic Imaging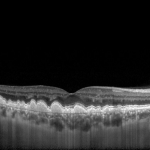 Ocular Coherence Tomography (OCT) Diagnostic Imaging
Ocular Coherence Tomography (OCT) Diagnostic Imaging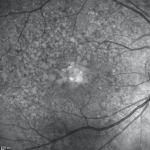 IR1 Intermediate AMD Diagnostic Imaging
IR1 Intermediate AMD Diagnostic Imaging